老年人常見眼病及其防治(下):青光眼與糖尿病視網膜病變
張靜琳
本期我們繼續上期的訪談主題,由廣州愛爾眼科醫院副院長張靜琳博士為我們介紹青光眼與糖尿病視網膜病變。
青光眼
青光眼被稱為“視力的殺手”,是世界排名第二的致盲眼病,排名第一的不可逆性致盲眼病。“不可逆”意味著,青光眼一旦致盲,無論怎樣治療都無法恢復,且發病率很高。據估計,2020年全球青光眼患者達8600萬,中國青光眼患者達2180萬,40歲以上患病率達2%。青光眼的特征是視神經損傷和視功能受損,主要與病理性眼壓升高有關。一般眼壓的正常範圍是10-21mmHg,當眼壓升高超過視網膜、視神經所能承受的限度,引起視神經損傷、視功能受損時,容易得青光眼。
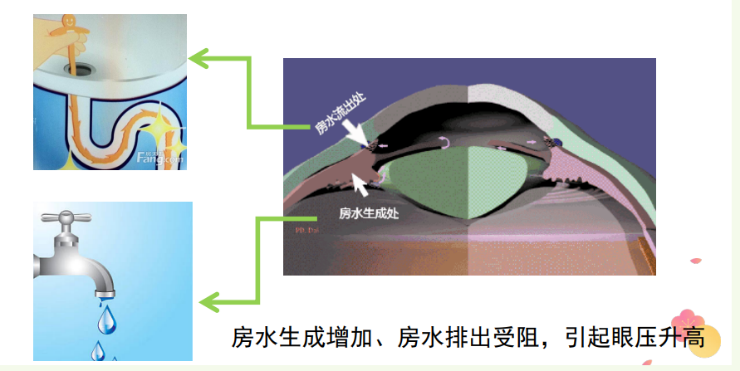 眼壓升高,是房水生成增加、房水排出受阻的結果。眼睛就像水龍頭一樣,有著動態的平衡,其中維持壓力的叫做“房水”,房水產生後通過房角流走,通過不斷地產生、流走,形成動態的循環。當各種原因打破平衡時,如水龍頭開得過大或“下水道”(房水流出處)堵住,水流出受阻,眼壓就會升高。
眼壓升高,是房水生成增加、房水排出受阻的結果。眼睛就像水龍頭一樣,有著動態的平衡,其中維持壓力的叫做“房水”,房水產生後通過房角流走,通過不斷地產生、流走,形成動態的循環。當各種原因打破平衡時,如水龍頭開得過大或“下水道”(房水流出處)堵住,水流出受阻,眼壓就會升高。
青光眼分為原發性青光眼、先天性青光眼和繼發性青光眼(詳情見下表)。最近大家“陽康”以後,青光眼患者尤其多,大家要特別留意青光眼的發作。
原發性青光眼的症狀
| 類型 | 被稱為 | 症狀 | 多發人群 | |
| 原發性閉角型青光眼 | 原發性急性閉角型青光眼 | “視力的急性殺手” | 急性起病,劇烈眼痛和同側頭痛,視力下降,虹視,惡心、嘔吐,畏光、流淚 | 常見於老人和亞洲人群 |
| 原發性慢性閉角型青光眼 | “視力的隱形殺手” | 發病隱匿;多發生與50歲以上;部分有一過性視力下降、虹視、眼脹、頭痛;早期多無眼壓升高症狀;休息後可緩解;晚期房角關閉、眼壓升高、視功能受損 | ||
| 原發性開角型青光眼 | “視力的偷盜者” | 發病隱匿;多發生於青少年、中年人;多無自覺症狀;早期眼壓波動大;中晚期眼壓持續升高;檢查發現視盤、視野損害 | 常見於年輕人,多數人通過體檢才能發現 | |
需要注意的是,以下人群容易得青光眼,要保持警惕:
- 年齡超過40歲的人;
- 有青光眼家族史;
- 眼壓異常高;
- 有全身疾病,如糖尿病、高血壓、甲亢、頸動脈阻塞等;
- 高度近視、高度遠視患者;
- 全身或局部長期使用類固醇藥物的人;
- 眼部外傷史者;
- 情緒易暴躁,尤其A型性格的人
關於青光眼的檢查,目前最常用的是非接觸的眼壓劑(噴氣式)。國外許多配眼鏡(視光中心)的地方就可以測眼壓,如果懷疑有其他問題存在,則需要進一步做視神經的檢查,包括視野範圍等。青光眼的治療以降低眼壓為主,輔助營養保護神經藥物,常見的方式有眼藥水、激光、手術。另外,青光眼患者日常還要注意以下事項:
- 按照醫囑定期隨訪,復查眼壓、視野、眼底,調整治療方案
- 不能隨意停藥,需終生治療
- 注意藥物副作用、術後並發症等
- 注意休息,避免熬夜、加班、長時間用電腦
- 保持樂觀的心態

糖尿病視網膜病變
糖尿病會對全身產生影響,其中對眼睛的影響尤其重要。一般患糖尿病的時間越長,糖尿病眼底病變發生的幾率越高。國外早期的一項研究顯示,患糖尿病五年的患者中有25%的人眼底存在問題;病程期15年的患者中,80%的人眼底存在問題。在發達國家裡,12%的I型糖尿病患者和28%的II型糖尿病患者,患有糖尿病性的黃斑水腫。病程越長,糖尿病視網膜病變 (下稱“糖網”)的發病率就越高;血糖的控制越差,糖網的發病率也越高。
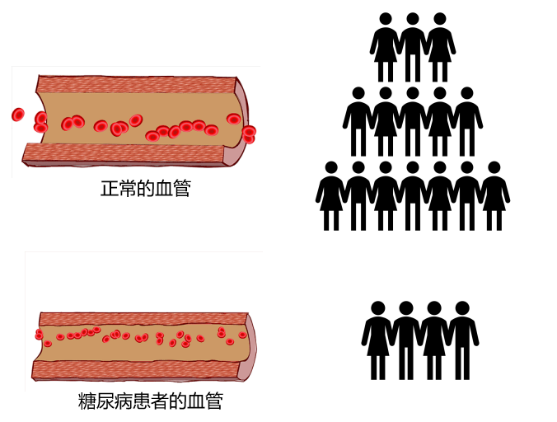
相比於正常的血管,糖尿病患者的血管會變窄,血流減少,會長出不正常的“新生血管”,這是糖尿病視網膜病變的發病原因,會引起出血、增殖、牽拉等問題。目前的治療手段,無法疏通堵塞的血管,只能通過激光治療破壞周邊不重要的視網膜,保證對視力影響較大的中央區的視網膜的養分供給,抑制新生血管的生長。
目前糖尿病視網膜病變最重要的治療手段包括打針、激光、手術。糖尿病患者到了晚期,經常出現水腫,眼睛裡的黃斑隨之水腫,稱為“糖尿病性的黃斑水腫”,這類患者的視力會嚴重下降,目前主流的治療方法是在眼睛裡面打針。
激光治療是治療糖網最基本的手段,激光是通過破壞周邊不重要的視網膜,保證對視力影響較大的中央區的視網膜的養分供給。但因為是破壞性的治療,激光之後視力出現下降,看東西會變暗,有些患者不願意接受治療。如果進展到了重度的非增生性的糖網,患者必須激光,否則新生血管生長茂盛,引發出血,視力變差,導致失明。一旦新生血管膜出血,建議盡早手術,玻璃體切除術混濁剝離使視網膜結構一般建議一旦出現玻璃體積血可以盡早手術,因為血沒有干的時候是紅色液體,很容易清理;但當血干了以後,會變成半白色的血痂,清理難度會增大。
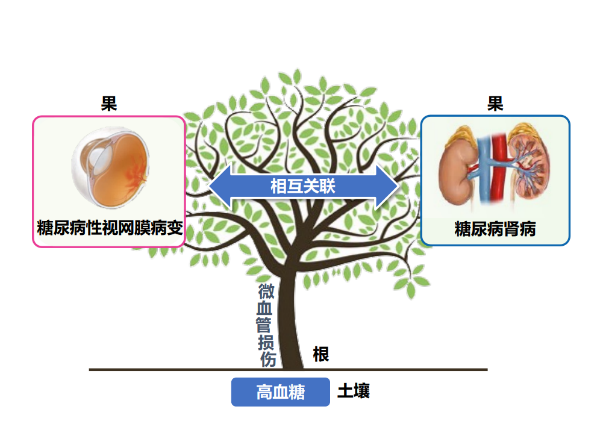
歸根結底,糖尿病視網膜病變還是要控制血糖。糖尿病的所有病發症,都是由於糖尿病這個“根”長出來的“果”。因此,必須控制好“根”,才能治療其他。建議將糖化血紅蛋白控制在6.5%以下,可以減少很多病發症的發生。如果高血糖是糖尿病的“根”,糖尿病視網膜病變和糖尿病腎病就是它結出的兩個 “惡果”,二者是“難兄難弟”,往往會接連出現。患者如發現糖尿病眼睛出現問題,也要盡快去檢查腎功能。
我們以前的老院長說,得了糖尿病,要看一次眼科,查一次眼底,拍一張眼底照片,這些是得了糖尿病以後必須做的事情。不同類型的糖尿病,眼底檢查時間不同。糖尿病分為I型和II型,I型糖尿病常見於青少年,在發病五年左右要檢查眼底,如果血糖控制得好,一年檢查一次即可。II型糖尿病患者確診時就要檢查眼底,如果眼底沒有問題,可以每年觀察一次;如果出現問題,要根據醫生的建議,可能每3-9個月檢查一次,了解眼底病變的程度。
根據國外的研究,II型糖尿病視網膜患者每年一次的眼底檢查,可以使失明的發生率降低94.4%。因此,對於糖網患者而言,強調要定期隨訪,早期篩查,發現糖尿病之後及時查眼底,眼底有問題盡早做處理。
內容整理:暨南大學新聞與傳播學院 胡冰月
