【專家談保健】 類風濕關節炎
類風濕關節炎是一種常見的風濕免疫性疾病,但很多人對該病的認知不足,疾病診斷不及時,治療不規範,往往延誤了寶貴的治療時機,導致生活質量嚴重下降。本欄目有幸邀請到了蘭州大學第二醫院風濕免疫科主任醫師——王麗萍醫生,為大家科普類風濕關節炎相關事項。

王麗萍主任醫師:自1999年7月至今一直在蘭州大學第二醫院風濕免疫科工作。擅長系統性紅斑狼瘡,血管炎,類風濕關節炎,痛風,幹燥綜合徵,強直性脊柱炎,多發性肌炎/皮肌炎等常見及多發風濕性疾病的診治,2009年—2010年在北京協和醫院風濕免疫科進修,在疑難、少見、重癥風濕病診治方面取得了長足的進步。
甚麼是類風濕關節炎?
類風濕關節炎是以侵蝕性關節炎為主要表現的慢性、系統性、自身免疫性疾病。該病女性多發,與遺傳、環境、免疫等因素有關,也有一些間接的證據表明,該病可能與內分泌代謝有關。患病後,患者不僅會出現關節病變,還會累及身體重要髒器。但是,該病在經過系統、規範的治療後,大部分患者能改善癥狀,控制病情,減少致殘率,有較好的生活質量。
類風濕關節炎常見臨牀表現有哪些?
類風濕關節炎就只有關節疼痛嗎?不是!在患病初期,患者可能會出現以下癥狀:
關節晨僵:早上起牀拳頭攥不緊,持續時間在半小時以上,若幾分鐘便能緩解則與類風濕關節炎關系不大。
腫脹、疼痛:小關節(手指、足趾),臉部顳頜關節,是關節炎最常發的部位,大關節(膝、肩等)首發癥狀較為少見。
隨著疾病進展,甚至會發生關節畸形,類風濕結節,影嚮日常活動。除此之外,還可能會出現皮膚血管炎、肺間質病變、貧血、角膜炎等關節外表現。
類風濕關節炎如何診斷?
據王醫生介紹,目前較為權威的診斷標準是美國風濕病學會/歐洲風濕病防治聯合會(ACR/EULAR)在2010年推出的新標準,如下圖:
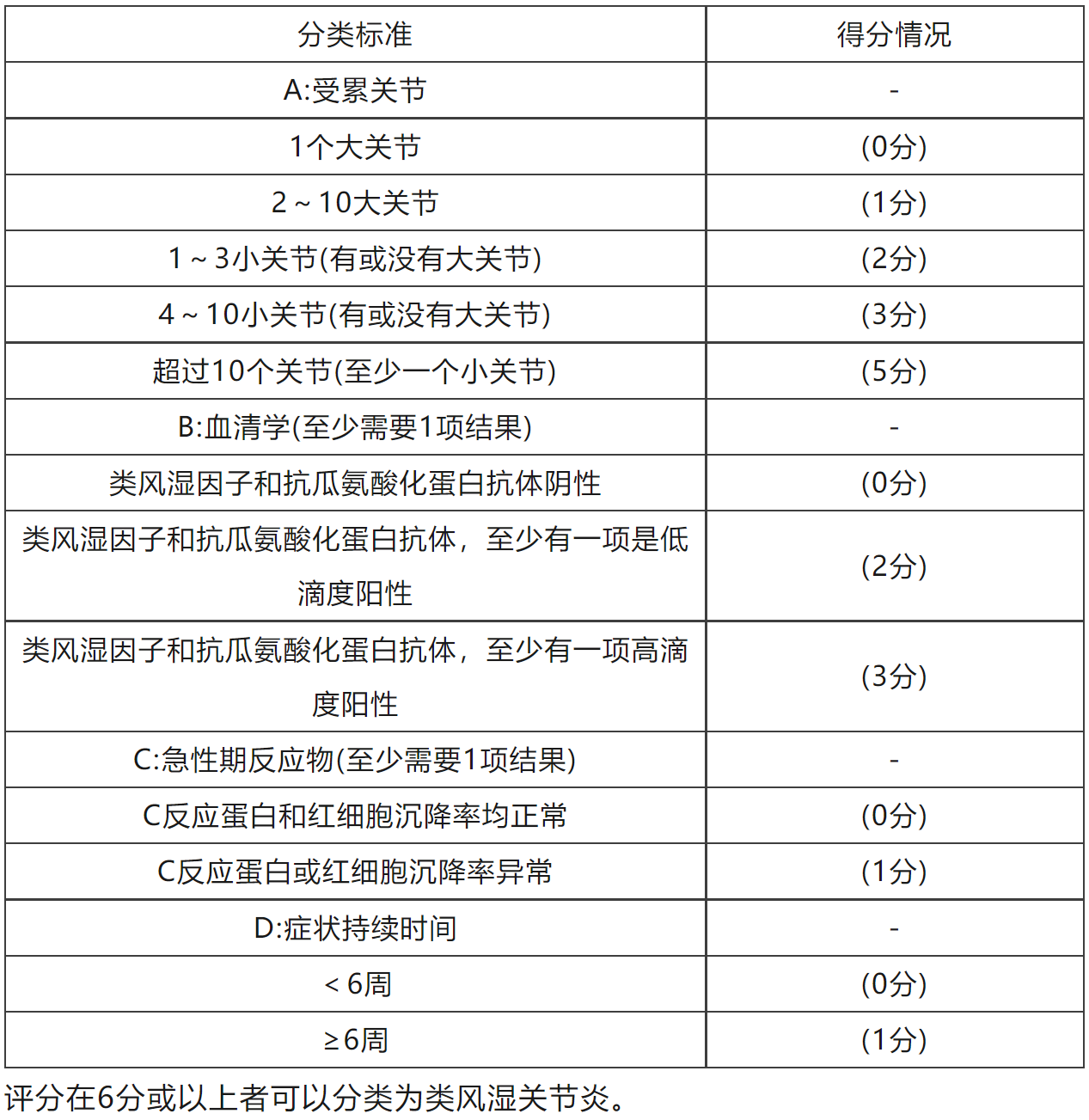
其中,關節受累數指評價時壓痛和腫脹的關節數;關節大小的定義:中大關節指肩、肘、膝、髖、踝,小關節指MCP、PIP、第一指間關節、趾蹠關節2-5及腕;高滴度陽性指RF或抗CCP抗體中至少1項高於正常上限3倍或以上,低滴度陽性指RF或抗CCP抗體中至少1項高於正常上限但不超過正常上限3倍。
上表僅作科普使用,具體病情還需及時問診。
確診類風濕關節炎需要做哪些檢查?
明確診斷除了詳細的病史詢問和體格檢查外,常規需要做類風濕關節炎相關的自身抗體,如:類風濕因子(RF)、抗環瓜氨酸肽(CCP)抗體,血沉、C反應蛋白以及受累關節的X線等。除了受累關節的個數、ESR、C反應蛋白、手關節的影像學檢查可反映疾病嚴重程度外,對於有關節外表現的患者,還需要完善相關檢查明確是否有其他髒器受累,比如對有幹咳、活動後氣促的患者要完善胸部CT明確是否有肺間質病變;有眼部發紅、疼痛或視力下降的患者需要進一步行眼科檢查等。此外,因為抗風濕藥物或多或少有一定的副作用,在用藥之前還需要視藥物選擇情況完善血常規、肝腎功能以及是否有潛在感染(如結核、乙丙肝等)。
類風濕關節炎如何治療?
類風濕關節炎治療的目標是緩解關節腫痛,減少關節致殘,提高生活質量,具體方案的選擇需要專科醫師結合病情嚴重程度、並發癥、合並癥以及患者個人意願等進行綜合判斷,切不可自作主張,以免造成嚴重後果。
目前治療的藥物主要有四大類:第一類是非甾體抗炎藥(NSAIDs),主要起到抗炎、消腫止痛的作用,並不能有效控制疾病的進展,需要與可改善病情的抗風濕藥聯用;第二類是糖皮質激素,可以迅速緩解關節腫痛,但長期應用有可能引起骨質疏松、消化性潰瘍、糖尿病等不良後果,需要在專科醫師指導下與可改善病情的抗風濕藥物聯用;第三類是改善病情抗風濕藥(DMARDs),如甲氨蝶呤、來氟米特等,可改善病情和延緩病情進展,是抗風濕治療的基石,國內外主流觀點一致認為類風濕關節炎一旦確診都應盡快開始DMARDs治療。這類藥物的特點是起效比較慢,病情緩解後宜長期維持治療。第四類是生物制劑和小分子靶向藥物,是近20多年來風濕免疫領域較大的進展之一,這類藥物既可以迅速緩解疼痛,又能延緩病情進展,且不良反應相對較少,但有一定的禁忌癥需要嚴格掌握用藥指徵。
日常保健需要註意甚麼?
1.保持健康的生活方式:作息要規律,註意保暖、減少寒冷刺激,避免熬夜,合理飲食,克服緊張焦慮情緒。
2.配合醫生規範治療,定期複查。
3.選擇合適的鍛煉項目有助於減輕關節炎的癥狀,宜選擇可以幫助增強肌肉力量和改善心肺功能的項目(比如散步、騎車、游泳等),不推薦對關節有高沖擊性的活動,比如跑步。每天運動時間大約30分鐘左右,建議緩慢開始鍛煉,逐漸增加運動量和強度。
4.保護關節,註意提拿物品的方式,如提倡雙手端鍋、雙手拿重物品,能推的物品盡量不提,上下樓梯時註意保護膝關節等等。
