中國疫苗VS歐美疫苗 法媒對比各大新冠疫苗優缺點
新冠疫苗研發競爭白熱化,各國制藥集團相繼公布疫苗在三期臨床試驗中的有效率,數據看著十分鼓舞人心:美國摩德納(Moderna)94%,美國輝瑞與德國BioNTech合作研發的疫苗95%,瑞典-英國制藥集團阿斯利康(AstraZeneca)與牛津大學研發的疫苗有效率稍稍遜色,根據劑量的不同,平均有效率70%,而接種一劑半的劑量有效性可達90%。另外,俄羅斯稱其“衛星-V”(Sputnik V)疫苗有效性達95%。不過,這些有效率尚未得到官方權威機構的認證。
究竟疫苗是不是有效率越高就越牛?中國五個進入三期臨床試驗的疫苗和它們有什麽區別?各自有啥優缺點?接下來就為小夥伴們一一盤點。

沖入三期臨床試驗的12個疫苗
目前進入三期臨床試驗的疫苗有12個,其中,中國研發的疫苗占到5個,美國有4個。這些疫苗可以分作四個類別。
01
滅活疫苗
進入III期臨床試驗的項目
▲中國科興生物公司(Sinovac)疫苗
▲中國國藥集團中國生物所屬的北京生物制品研究所和武漢生物制品研究所研發的兩種疫苗
▲印度生物技術公司Bharat Biotech與印度國家醫學研究委員會(ICMR)合作開發疫苗
滅活疫苗是最傳統的經典技術路線:即在體外培養新冠病毒,然後將其滅活,使之沒有毒性,但這些病毒的“屍體”仍能刺激人體產生抗體,使免疫細胞記住病毒的模樣。
研發難點:
據蒙彼利埃醫學院傳染病專家Vincent Le Moing介紹:滅活疫苗的研發難點是“如何將病毒滅活且同時要保持起觸發免疫反應的能力”。因此在進入臨床試驗階段前需要花很長時間。
優點:
滅活疫苗優點是安全性比較高。每年有數百萬法國人接種的流感疫苗就是滅活疫苗。
缺點:
滅活疫苗缺點是接種劑量大、免疫期短、免疫途徑單一等,而它最可怕的缺點是有時會造成抗體依賴增強效應(ADE),使病毒感染加重,這是一種會導致疫苗研發失敗的嚴重不良反應。
02
腺病毒載體疫苗
進入III期臨床試驗項目
▲ 瑞典-英國制藥集團阿斯利康(AstraZeneca)與牛津大學合作研發的疫苗(有效性平均70%)
▲ 中國康希諾生物股份公司(CanSino Biologics)研發疫苗
▲ 中國廈門大學和北京萬泰合作研發的疫苗
▲ 俄羅斯“衛星-V”(Sputnik V)疫苗(有效性95%)
▲ 美國強生公司疫苗
要了解腺病毒載體疫苗,先來看一下大名鼎鼎的新冠病毒示意圖:
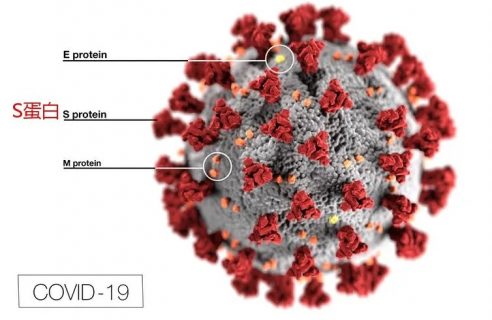
千萬不要頭暈,你要記住的只是圖中紅色凸起物 —— S蛋白(Spike protein)。
據研究,這個S蛋白是新冠病毒入侵人體細胞的關鍵“鑰匙”。
對於新冠病毒來說,人體細胞上的受體“血管緊張素轉化酶2(ACE2)”相當於一個“門鎖”,病毒上的S蛋白(相當於“門鑰匙”)會與之結合,從而打開感染人體細胞的大門。
腺病毒載體疫苗是用經過改造後無害的腺病毒作為載體,裝入新冠病毒的S蛋白基因,制成腺病毒載體疫苗,刺激人體產生抗體。
缺點:
這種疫苗有一大缺點,那就是重組病毒載體疫苗研發需要考慮如何克服“預存免疫”。當所使用的病毒載體,人體已經接觸過,這時候可能會削弱免疫反應的有效性,使得疫苗失效。牛津疫苗和強生疫苗為解決這一難題,使用的是動物病毒作為載體。
尼姆大學醫學院傳染病專家Paul Loubet介紹說:“通過病毒載體產生的免疫力可能會降低第二劑疫苗有效性。”

優點:
阿斯利康-牛津疫苗一大優點是存儲較為方便,其保存溫度在2-8℃左右,而且價格相對便宜。
03
mRNA疫苗
進行III期臨床試驗項目
▲美國輝瑞(Pfizer)藥廠和德國醫藥公司BioNTech研發的疫苗(有效性95%)
▲ 美國Moderna公司研發的疫苗(有效性94.5%)
mRNA疫苗是將編碼S蛋白的基因,mRNA或者DNA直接註入人體,利用人體細胞在人體內合成S蛋白,刺激人體產生抗體。通俗的說,相當於把一份記錄詳細的病毒檔案交給人體的免疫系統。
優點:
mRNA疫苗的優點是研制時不需要合成蛋白質或病毒,流程簡單,這也是為何輝瑞公司和Moderna公司能率先公布臨床試驗結果。
據法國國家科研中心(CNRS)研究員Bruno Pitard介紹說:mRNA疫苗另一大優勢就是,它不僅可以產生IgG和IgM抗體,還會產生細胞免疫應答。因此輝瑞和Moderna公司疫苗有效性都超過90%。
缺點:
不過mRNA疫苗也存在一大缺陷,那就是非常不穩定,因此對疫苗存儲條件要求極高。輝瑞疫苗需要在-80°溫度下存放,Moderna需要-20°。
此外,因為技術太新,缺少成功經驗,對於使用這種疫苗獲得的免疫力的持續時間以及副作用頻率(如疲勞、發燒),甚至長期看有無副作用還未可知。
04
亞單位疫苗
進行III期臨床試驗項目
▲ 美國Novavax公司疫苗
▲ 中國科學院微生物研究所和智飛龍科馬聯合研制疫苗
亞單位疫苗是通過基因工程方法,大量生產新冠病毒最有可能作為抗原的S蛋白,把它註射到人體,刺激人體產生抗體。相當於不生產完整病毒,而是單獨生產很多新冠病毒的關鍵部件“鑰匙”,將其交給人體的免疫系統認識。
難點:
重組亞單位疫苗的缺點是需要找到一個好的表達系統,這很困難。目前,只有美國Novavax公司疫苗預計2021年第一季度才會有初步數據。
疫苗被忽視的幾個指標
《美國預防醫學雜誌》近期刊文稱,若全部人口都接種,疫苗有效率達到60%就足夠了。若全球四分之三的人口接種,有效率需達80%。不過,研究同時顯示,只要疫苗有效率達到40%,就會對防控疫情起到積極作用。
除了有效率,評判一種疫苗還需考慮以下幾個指標,不容忽視。
01
接種疫苗後能防多久?
一個有效率稍低、但免疫持續時間長的疫苗可能會更受歡迎。然而問題在於,截至目前,科研人員並不知道新冠疫苗的保護力能持續多久。
巴黎南郊Créteil市Henri-Mondor大學附屬醫院免疫科負責人勒列夫爾(Jean-Daniel Lelièvre)解釋說,“關於疫苗保護力能持續多久的問題,暫時沒有完整的答案,因為最快的疫苗也剛完成第三期臨床試驗不到兩個月而已。”法國國家健康與醫學研究院(Inserm)傳染病學者Dominique Costagliola 持同樣觀點:“至少需要6個月才能對疫苗有個清楚的評估。”
02
對老年人有效率多少?
衡量新冠疫苗有效性的另一個重要標準,則是看其對75歲以上老年人的保護率。“目前已知的是,疫苗的有效性隨著接種人年齡的增加會不斷降低。” 勒列夫爾醫生說,“而老年群體恰恰是新冠優先保護人群。因此,新冠疫苗光看整體有效率是遠遠不夠的,必須要具體精確到某一年齡段群體。否則,就需要臨床數據外推,比如有效率95%的疫苗對75歲以上老年群體的有效率只有80%。根據數據結果,或可會根據年齡接種不同疫苗。”
03
生產成本
阿斯利康-牛津疫苗在這一點上更勝一籌,該疫苗采取的是腺病毒為載體技術,生產成本低,售價將控制在3-4美元一劑(共需兩劑);而Moderna和輝瑞疫苗用的均是“mRNA”技術,前者一劑售價將在30-37美元左右,後者兩劑約39美元(一劑近20美元)。
《巴黎人報》稱,由世衛組織領導的COVAX“新冠肺炎疫苗實施計劃”已開啟和各大制藥集團的談判,為發展中國家爭取優惠價格。
04
是否易保存?
除了成本,是否方便保存也是決定疫苗是否能夠大規模接種的因素之一。阿斯利康-牛津疫苗保存溫度在2-8℃左右,放在普通家用電冰箱里保存無壓力。
而輝瑞的mRNA疫苗的技術難點則是保證穩定性,在保存、運輸技術上還有很多瓶頸:例如,輝瑞疫苗所需的極低儲存溫度(-80℃~-20℃)在研究實驗室很常見,但許多醫療中心和欠發達地區更缺乏這樣的設備。
雖然UPS和DHL等快遞公司正在建立大型冷凍倉庫來解決冷鏈運輸問題,但與此同時,冷鏈其他各個環節也都必須能“無縫運作”才行。換言之,冷鏈基礎設施和成本等障礙是“最後一公里”運輸和分銷過程中必須解決的問題。
相比之下,同屬mRNA疫苗的Moderna疫苗據稱在2°~8°C能保持穩定30天;在-20°C可保持穩定長達6個月。
不過,輝瑞首席科學家多爾斯滕(Mikael Dolsten)近日透露,“正在考慮新一代疫苗的幾種可能性”,比如推出幹粉狀疫苗,期冀這種形式能緩解存儲相關的困難,並降低費用。
05
生產速度和分銷節奏
新冠疫苗將是什麽樣的?勒列夫爾醫生透露:“要麽是液體狀的,要麽是一瓶水加一瓶藥粉,混合使用。”他表示,低溫保存的難題肯定會被攻破,只是“暫時實驗室還沒有找到解決的辦法”。
而這兩種疫苗適用情況也不一樣。“對優先群體,比如失能老人養老院Ehpad的老人,可使用液體疫苗,集體保存、集體接種,方便快捷。但如果是個人去找自己的家庭醫生打,那就沒辦法帶著這種需要保存在-70℃低溫的液體疫苗四處溜達了。”
《健康事務雜誌》(Health Affairs)近期發表的一項研究稱,疫苗的生產速度和供貨節奏、人口覆蓋率、以及人們對疫苗的接受率都是決定疫苗是否有效的因素。科研人員最早將於今年底第一波疫苗開打後進行全面評估。
